De nos jours, un grand nombre de maladies contagieuses ont vocation à se développer en pandémie en raison de l’intensité de la circulation des humains entre les pays. C’est pourquoi dans les cas les plus récents, le sida et le Covid-19 se sont propagés rapidement à travers le monde, touchant en peu de temps des millions d’habitants sans aucune exception pour les pays. Étant donné que la dernière maladie - la variole du singe - qui a été signalée au cours du mois de mai 2022 en dehors de la zone où elle est endémique et que sa présence aurait été signalée depuis trois jours en Haïti, nous nous proposons d’essayer, à travers l’analyse de la documentation existante, de répondre à la question de savoir si nos compatriotes ont quelque raison de nourrir des inquiétudes à propos de sa propagation et de son impact éventuel dans le pays.
Qu’est-ce que la variole du singe ?
Plusieurs noms servent à désigner la variole du singe. On l’appelle aussi variole simienne et de manière plus savante infection à virus monkeypox ou encore orthopoxvirose simienne, nom qui rappelle la famille du virus dont elle est issue.
Le nom de variole du singe est une mauvaise dénomination, puisque les scientifiques n’ont pas identifié à ce jour de manière certaine l’animal dont est issue cette maladie qui est à l’origine une zoonose.
On sait que le virus de la variole du singe a été découvert dans un laboratoire au Danemark lorsque des chercheurs ont remarqué des éruptions cutanées semblables à la variole sur des macaques crabiers en provenance de Singapour et destinés à un centre de recherche. Mais, les données recueillies dans les zones forestières de l’Afrique de l’Ouest et de l’Afrique centrale où sévit cette zoonose montrent un rôle prépondérant des rongeurs dans la diffusion de cette maladie comme les écureuils et les gros rats d’Afrique, notamment le rat de Gambie.
D’ailleurs, même aux États-Unis où avait éclaté une épidémie de variole du singe en 2003 affectant des humains, les porteurs identifiés étaient des rongeurs, les chiens de prairies de six États de l’Ouest américain (Illinois, Indiana, Kansas, Missouri, Ohio et Wisconsin)
La variole du singe comme la variole classique ou petite vérole qui avait sévi dans le monde jusqu’aux années 1970 relève de la famille des poxviridae, à la sous-famille des chordopoxvirinae et au genre des orthopoxvirus.
Dans le cas de la variole du singe, le virus impliqué a été baptisé sous l’appellation de monkeypox et les francophones utilisent aussi le terme d’orthopoxvirus simien.
Les deux maladies sont nettement différentes dans leurs manifestations et dans leur virulence. Si elles présentent quelques caractéristiques semblables sur le plan dermatologique avec des lésions très visibles sur la peau, la maladie du singe qui ressemble beaucoup plus à la varicelle est associée à des ganglions alors qu’il n’y a pas de ganglions dans la variole où les cicatrices sont nettement plus graves. Par ailleurs, la variole simienne est de loin moins contagieuse que la varicelle et la variole dont le taux d’attaque peut aller jusqu’à 80 % des personnes vaccinées. Ce qui fait que jusque-là les épidémiologistes ne soupçonnent pas une propagation rapide de la maladie et éventuellement un développement exponentiel en pandémie.
La variole classique ou variole humaine connue par nos parents avait sévi pendant plus de 3 000 ans et causé beaucoup de dégâts à travers le monde pour avoir tué 300 millions de personnes en plusieurs épidémies. Elle a été déclarée « éradiquée en 1980, grâce à une campagne de l’Organisation mondiale de la santé (OMS), combinant des épisodes de vaccination massive, dès 1958, avec une stratégie de surveillance et d’endiguement, mise en œuvre à partir de 1967. Au XXIe siècle, seuls des échantillons de ce virus sont conservés à des fins de recherche par des laboratoires habilités par l’OMS ». (Wikipédia)
Histoire de la variole du singe
Le premier cas humain de la variole du singe a été détecté en 1970, en République démocratique du Congo chez un enfant vivant dans une région où la variole avait été éliminée depuis 1968.
En 1985, l’Organisation mondiale de la santé avait enregistré 310 cas de variole du singe dans les régions rurales d’Afrique centrale et d’Afrique de l’Ouest, la plupart au Congo.
Dans les pays où la maladie est endémique, le nombre de cas a sérieusement augmenté depuis le début du XXIe siècle. Ainsi, on avait enregistré 28 000 cas entre 2000 et 2019 en République démocratique du Congo où l’augmentation de la maladie était et est encore la plus dramatique. On ne semble pas disposer de données pour le Nigeria où la maladie est également très répandue.
L’OMS pense que la maladie de la variole du singe a pu s’établir en raison de la suspension de la campagne de vaccination contre la variole à travers le monde parce que le vaccin contre la variole protège à 85 % contre l’orthopoxvirose.
Si le virus de la variole du singe a été découvert en 1958 au Danemark comme nous l’avons signalé ci-devant, d’autres épidémies ont été signalées au cours de la décennie suivante aux États-Unis chez les singes en captivité importés d’Asie qui étaient considérés comme des hôtes accidentels du virus.
Alors que les rongeurs sont soupçonnés d’être les principaux réservoirs de la variole du singe, « aucune preuve directe ne permet d’affirmer que ce sont ces animaux (les singes), chassés pour leur viande ou gardés en tant qu’animaux de compagnie, qui ont transmis le virus à l’homme », explique Joachim Mariën, écologiste des maladies à l’Université d’Anvers en Belgique.
La littérature rapporte que ce virus n’était jamais sorti du continent africain jusqu’au début des années 2000.
Les premiers indices sur la transmission du monkeypox de l’animal à l’homme ont été apportés par une épidémie de variole du singe survenue aux États-Unis en 2003 au cours de laquelle au moins 37 personnes avaient contracté la maladie après avoir caressé ou manipulé des chiens de prairie (nous avons déjà précisé qu’il s’agit d’un type de rongeurs) dans six États américains différents. Ces rongeurs avaient été infectés par le virus « lors d’un séjour en captivité aux côtés de gliridés et de cricétomes des savanes importés du Ghana par une animalerie de l’Illinois ».
Entre 2018 et 2022, seulement huit cas de la variole du singe ont été rapportés dans les pays non endémiques, dont Israël, Singapour, le Royaume-Uni et les États-Unis, tous en lien avec des déplacements de personnes qui étaient venues d’Afrique.
Depuis début mai 2022, des cas d’infection à virus monkeypox ont été signalés en dehors de l’Afrique. Le premier cas était enregistré en Angleterre le 7 mai, celui d’un homme revenant d’un voyage au Nigéria. D’autres cas ont ensuite été rapportés en Belgique, Italie, Portugal, Espagne, Suède, Autriche, Canada, États-Unis, en France, au 30 mai. Mais, fait singulier, la plupart des cas récents ne sont pas associés à des voyages en Afrique.
Dans certains pays, la transmission s’est rapidement accélérée comme en France où, fin mai, le nombre de cas avait doublé en 24 heures.
Au 25 mai, le bilan dans le monde s’était élevé à 257 cas. L’OMS signale avoir enregistré 550 cas de variole du singe dans trente pays au 1er juin 2022.
À ce jour, « on n’observe pas de flambée de la maladie », souligne l’OMS. Les autorités sanitaires de tous les pays pensent que la situation est sous contrôle. Mais, les choses peuvent basculer à tout moment, comme il en a été rapidement pour le Covid-19, parce que la situation est de toute évidence préoccupante étant donné qu’auparavant on n’a jamais fait de telles observations d’expansion de la maladie dans des pays où elle n’est pas endémique.
Pour l’heure, l’OMS dit « ne pas redouter de pandémie ». Mais, cette maladie est surveillée de près par cette organisation qui a fait un point sur la situation liée au virus, le mercredi 1er juin, à l’issue de la 75e assemblée mondiale de la santé.
Quelques épidémiologistes expriment leur inquiétude, soulignant souvent qu «’il n’est pas bon de voir un virus issu d’un réservoir animal circuler de plus en plus chez l’homme ».
Quels sont les symptômes de la variole du singe ?
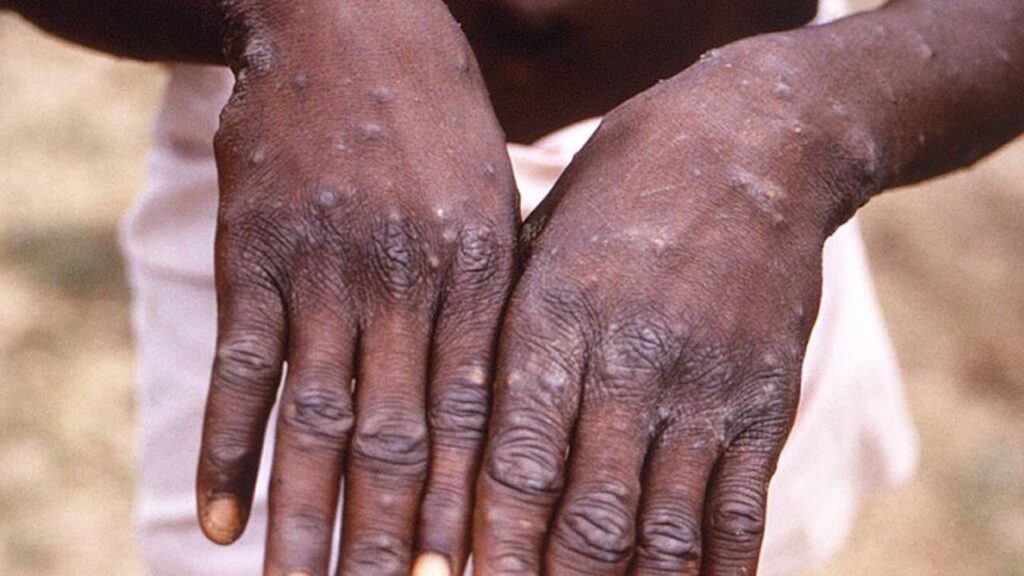
L’incubation de la maladie peut aller de 5 à 21 jours. La variole du singe est d’abord une maladie qui se manifeste au niveau de la peau et qui est qualifiée par les spécialistes de maladie « à tropisme cutané ». Dans les cinq premiers jours, l’infection provoque plusieurs symptômes, allant de la fièvre (qui dure de 1 à 3 jours) et des maux de tête à une asthénie (épuisement) en passant par des myalgies (douleurs musculaires), de l’adénopathie (gonflement des ganglions lymphatiques) et des douleurs dorsales.
Puis, entre le lendemain et les trois jours suivants, le patient développe des symptômes d’éruption cutanée au niveau du visage et à d’autres parties du corps (paumes des mains, plantes des pieds), muqueuses (bouche et région génitale), accompagnés de démangeaisons, tout cela toujours accompagné de fièvre.
Les lésions passent par différents stades successifs : macules, papules, vésicules, pustules et enfin des croûtes. Lorsque ces dernières tombent, les personnes ne sont plus contagieuses.
Il a été constaté dans le cas de patients homosexuels une prépondérance de lésions dans la région génitale. La maladie, généralement bénigne, guérie le plus souvent spontanément, au bout de deux à trois semaines. Wikipédia signale un seul cas de décès d’un patient nigérian au cours du mois de mai pour les 550 personnes récemment contaminées par le monkeypox.
Il est conseillé de nos jours dans plusieurs pays de se présenter à un centre médical en cas d’apparition de symptômes (fièvre et éruption cutanée avec des vésicules).
La transmission humaine de la maladie
D’après les épidémiologistes, le virus se transmet principalement à l’être humain à partir de contacts avec divers animaux sauvages, rongeurs ou primates ou par consommation de viande d’animaux infectés pas suffisamment cuite et très secondairement par des contacts entre les humains.
Si la transmission humaine était considérée jusqu’au début de mai comme très limitée, l’OMS admet qu’elle peut devenir un facteur de risque possible de propagation de l’infection à travers les particules des gouttelettes respiratoires ainsi que par le contact cutané direct avec les liquides biologiques ou la lésion, ou encore par le contact indirect avec la lésion comme avec les vêtements ou de la vaisselle contaminés. C’est pourquoi il est recommandé aux malades de respecter un isolement pendant toute la durée de la maladie, jusqu’à disparition complète des dernières croûtes, le plus souvent au bout de trois semaines.
La variole du singe est-elle mortelle ?
La létalité de la variole du singe est variable suivant qu’on se trouve dans les lieux où elle est endémique ou dans les autres milieux. Le taux de mortalité lors des récentes flambées d’orthopoxvirose simienne a jusque-là oscillé entre 1 % et 20 %, le plus bas pour la souche d’Afrique occidentale (1 à 10 %) et le plus haut pour la souche d’Afrique centrale (20 %), selon Jose Carlos Cueto de BBC News.. La maladie qui dure généralement de deux à quatre semaines se révèle « plus grave chez les enfants et chez les personnes immunodéprimées ».
Pour les cas qui ont été rapportés en Europe où ils sont majoritairement bénins, il n’y a pas à ce jour de décès signalé.
D’après les données recueillies par les scientifiques, la forme actuellement observée en Europe serait issue de la souche ouest-africaine. C’est pourquoi elle n’aurait pas encore provoqué jusque-là de décès.
Comment se protéger de la variole du singe ?
La maladie étant surtout transmissible par contact avec les lésions, il faut éviter tout contact avec les malades et avec ce qu’ils ont pu toucher (draps, serviettes de toilette, vêtements et autres objets...). La stratégie envisagée par certains pays est de vacciner les populations bien qu’il n’existe aucun vaccin spécifique contre le Monkeypox. Cependant, le vaccin contre la variole classique serait efficace à 85 % selon l’Institut Pasteur. Aussi, depuis le 24 mai 2022, la Haute autorité sanitaire en France (la HAS) a recommandé la vaccination des cas contacts aux personnes contaminées par la variole du singe, « avec un vaccin de 3e génération » uniquement, administré idéalement dans les quatre jours après le contact à risque et au maximum 14 jours plus tard avec un schéma à deux doses (ou trois doses chez les sujets immunodéprimés), espacées de 28 jours. Ce vaccin est autorisé uniquement à partir de 18 ans et il est contre-indiqué aux femmes enceintes et allaitantes. Les deux vaccins autorisés en Occident à ce jour sont le vaccin IMVANEX et le vaccin JYNNEOS, fabriqués par la firme Bavarian Nordique localisée au Danemark.
Étant donné que les adultes de plus de 50 ans dans tous les pays ont été vaccinés durant les années 1950-1970, on considère qu’ils « sont déjà protégés contre la variole du singe ».
Conclusion
Cet article a montré que la variole dite « variole du singe » est plus bénigne que la variole classique parce qu’elle a une létalité qui, dans les formes les plus graves, ne dépasse pas 20 % contre de 15 à 30 % pour la variole classique et parfois 90 % pour les formes graves de l’ancienne maladie.
Il est sûr que la survenue de l’orthopoxvirose ou variole simienne après et pendant la pandémie du Covid-19 est une mauvaise nouvelle dans le monde actuel parce qu’on ne peut pas prévoir si elle va prendre une ampleur semblable à celle du nouveau coronavirus qui a déjà causé la mort de plus de six millions de personnes dans le monde. Si la variole du singe se généralise, on ne sait pas si la létalité qui lui est associée jusque-là restera faible d’autant qu’au fur et à mesure de sa diffusion, le virus du monkeypox peut, à la faveur de multiples mutations, évoluer vers des formes plus dangereuses. Pour ce qui concerne nos compatriotes, qu’ils se rassurent en partie, parce que toutes les personnes de plus de 50 ans qui ont été vaccinées jusque dans les années 1970 contre la variole classique sont automatiquement protégées contre la variole du singe. S’il y a un peu d’inquiétude, elle ne concerne que les enfants et les moins de 50 ans qu’il faudrait peut-être soumettre à la vaccination, tout en sachant que cette forme de médecine préventive ne semble ne plus prendre en Haïti.
Jean SAINT-VIL
jeanssaint_vil@yahoo.fr